试管助孕,让生命拥有无限可能!
只剩一个低级囊胚,该移植还是攒胚胎?
选择做试管的姐妹都各有各的原因,怀着忐忑期待的心情经历了前期的检查、降调、促排、夜针后,好不容易等到取卵。
本以为取卵后可以稍微松口气了,可接下来更为关心的事情又来了:
“我的胚胎到底怎么样?”
如果得到的回答是——胚胎不错、胚胎很好,那自然是值得高兴的事。
可如果得到的回答是——胚胎不理想。那么接下来又懵了:
“只有一个低级别囊胚,成功几率有多大呢?到底该不该移植?”
如果移植不着床还好,如果着床成功又面临生化或流产,耽误了时间,身体还遭罪。
所以,到底怎么办才好?
其实我们可以看看低质量囊胚的发展潜力,看看成功机会多还是失败机会多,然后才能做出更理性的决定!
1、囊胚养成不易
囊胚的形成就是优胜劣汰的过程。
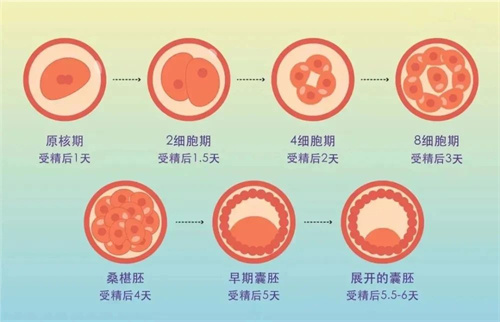
据一项国外文献统计:第3天的胚胎养到第5天形成囊胚的概率是55%左右,也就是说,100个胚胎去养囊胚,终只有55个能长成囊胚!
这表明,胚胎只要走到囊胚的节点就算体外闯关成功。
根据2021年上海的一项研究,把高(AA、AB、BA)中(BB、AC、CA)低(CB、BC)质量胚胎和CC级胚胎分为四组,比较妊娠率。
结果发现,低质量胚胎临床妊娠率47.1%,即便差的CC级别胚胎临床妊娠率也高达25.4%。
大量的实验数据证实,无论级别高低,D3胚胎移植的种植率、临床妊娠率、活产率显著低于D5囊胚移植,而D3胚胎移植的早期流产率显著高于D5囊胚移植。
这就是说,只要养成囊胚的胚胎,早已经历一两轮淘汰(胚胎期、囊胚期),已经被证明是的胚胎了。
所以,胚胎级别的高低和临床妊娠率是有关系的,但是也能够明确,即便级别稍微差一些的胚胎,依然有机会抱娃。
胚胎级别就是某个时间点上胚胎师对胚胎外观的一个评价,即便胚胎评分低一些,但已经形成囊胚,就说明都有良好的发育潜能。
从胚胎发育成胎儿的生长之路还长着呢,这就像一场马拉松比赛,起跑稍微慢一点,并不意味着全程失败。
情况是这么一个情况,但是对于很多姐妹来说,为了保险起见都是信奉质量不够数量凑。
根据余秋锋等的研究,他们分析单囊胚移植与双囊胚、双卵裂胚移植不同临床结局.
结果发现,单囊胚组和双囊胚组患者的胚胎着床率均显著高于双卵裂胚组,差异有统计学意义。
总之,对于囊胚来说,一个就足以超过两个新鲜胚胎,况且低质量囊胚多个也不会增加妊娠率,所以一个也可以移植的。
2、胚胎级别不够,母体环境来凑
我们经常形容做试管过程堪比高考,总分的选手才能安全抱娃。
如果你胚胎得分比别人低一些,那么在母体环境上如果能把短板补齐,依然能够得到一个不错的分数,也能实现抱娃的愿望。
所以,除了胚胎之外,这两个因素也很重要。
(1)宫腔环境和内膜容受性
一个好的宫腔环境要满足以下几个条件:
✔没有病症(炎症、增生、肌瘤、粘连等)
✔厚度达标(排卵期厚度8-12mm)
✔容受性高(血流形态良好、雌孕激素平衡等)
内膜厚度相对容易达标,但是很容易有息肉、炎症、肌瘤以及输卵管炎症、盆腔炎症等,这些都会影响到内膜的容受性而影响胚胎的着床和发育。
所以移植前针对宫腔环境和内膜容受性进行调治,改善胚胎着床环境,也能提高妊娠率。
对此,我们调理的方向是:
▪保证充足的水分和养份;
▪提高内膜的受体敏感性;
▪雄激素辅助优化内膜结构;
▪保持内膜的血供充足;
▪移植前有益菌的种植;
▪促进宫腔的免疫平衡等。
(2)母体大环境
除了内膜容受性的改善之外,大家容易忽视的就是母体大环境的改善。
孕育是一件自然而然的事情,但是很多备孕困难的夫妻,都有着不同程度的亚健康状态。无论是微量元素的缺乏,还是代谢功能的异常,都会让备孕之路走的艰难。
虽然表面上都是不孕症,但实际上,都是由于亚健康状态引起的生理失衡。
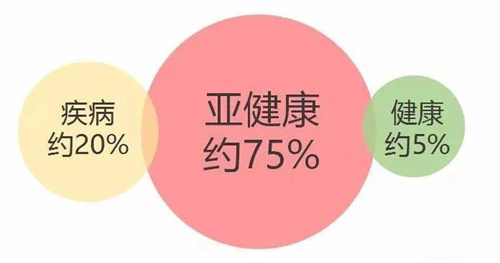
(全球范围亚健康占比)
如果母体自身的营养不够充足,那拿什么去孕育下一代呢?
如果自身的能量代谢出现问题,也很难应对孕期宝宝对能量的需求;
如果母体的免疫失衡,那胚胎也很难在母体内顺利着床和发育;
如果母体长期久坐、盆腔血供异常,总处于高凝状态,那胚胎也必然受到影响...
因此,母体的健康才是胚胎有力的保障,亚健康状态必须在移植前进行改善!这也是我们在调理过程中那么重视亚健康状态的原因之一。

总之,希望大家能明白,当试管能走到胚胎移植,也意味这这场闯关游戏即将接近尾声。
为了能够更快达成自己的家庭梦想,在移植前的充分准备是十分必要的。胚胎固然重要,但是自身的宫腔环境和母体状态依旧不容小觑!拒绝裸试管也要拒绝盲目移植!
后,如果你还有相关的移植难题,可以咨询橄榄树生命生殖顾问哦!