试管助孕,让生命拥有无限可能!
AMH数值太低?做好这4点也能逆风翻盘!
开始科普之前悄咪咪问一句:
“想要评估卵巢功能,做哪个检查好?”
估计很多人都有不同的答案。
“性激素六项吧?”
“妇科不是经常让查B超吗?”

其实,AMH才是评价卵巢储备功能的金标准。
那么什么是AMH?数值低又是否还有妊娠的希望呢?今天我们就集中来解答一下!
1、AMH的真面目
抗苗勒管激素(AMH)由卵巢窦前和窦状滤泡的颗粒细胞合成与分泌,可能通过自分泌及旁分泌机制调节颗粒细胞和卵泡功能。
简单来说,AMH是卵巢的直接下属,由卵巢分泌和调控,不受其他器官和激素影响。
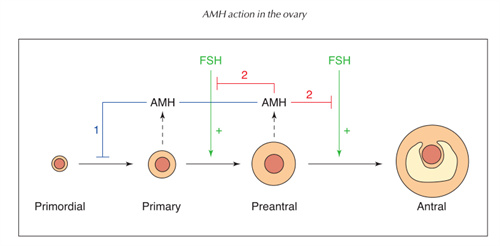
AMH与年龄呈正相关,随年龄增长逐渐上升,在青春期约18岁时AMH水平达到高峰,此后直到25岁保持稳定的高水平,25岁后AMH与年龄呈负相关,随年龄增长逐渐下降,且具有不可逆性。
目前AMH已成为评估卵巢储备功能可靠的预测指标之一,有助于评估患者的生殖潜力。
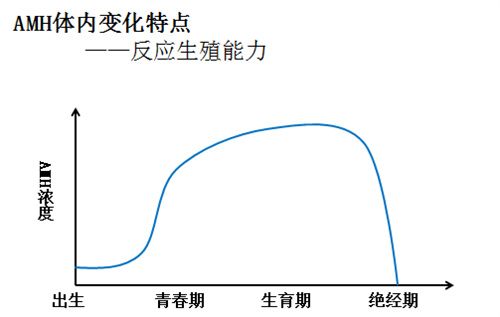
2015年美国生殖医学会《女性不孕诊断与评估指南》中制定的卵巢储备功能降低标准为AMH<1ng/ml。
AMH数值越低,卵巢储备功能越差,那么AMH<1ng/ml,是不是就没有妊娠希望了呢?
对于AMH低的女性,还需结合基础窦卵泡数量和基础内分泌综合评估卵巢功能。对于卵巢功能特别差,或>35岁的女性试孕6个月失败,或>40岁的女性,建议直接试管婴儿助孕。
2、AMH数值低该怎么办?
首先,要明确一点:低AMH值≠低生育力。
美国一项多中心的RCT研究中,通过对1202名18-40岁、月经规律的备孕女性,根据AMH值的高低分为三组后进行追踪发现,AMH与自然妊娠率无关。以35岁为界,分为高龄组和低龄组,同一组中不同AMH水平的临床妊娠率和自然生育力均无差异。因此,自然生育力与年龄高度相关,而与AMH无关。
对于AMH数值低且有生育意愿的的各位姐妹或许可以试试这几种方法:
(1)辅助生殖技术
囊胚培养
胚胎包括卵裂期胚胎和囊胚,区别在于发育时间不同,卵裂期胚胎为发育至第3天的胚胎,而囊胚是发育至第5天或第6天的胚胎。
对于高龄及卵巢功能下降的患者,胚胎发育潜能下降,反复移植失败率增加,通过囊胚培养,发育潜能差的胚胎在培养过程中就停止发育了,而发育至囊胚阶段的胚胎基本都是优质胚胎,移植后妊娠率也会增加,这样可以避免多次移植失败的情况。
未成熟卵母细胞体外培养(IVM)
将未成熟的卵母细胞在体外进行继续培养,使发育至第二次减数分裂中期,也就是成熟的卵子,使之能正常发育、受精和着床。
但是,该技术仍存在一定的局限性,目前的研究表明,细胞核与细胞质的成熟不能完全同步,可导致相对较高的多精受精率。
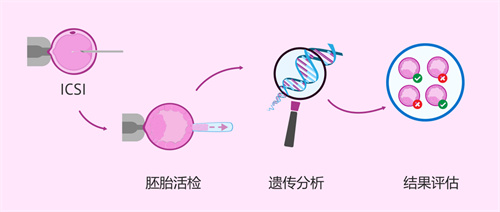
胚胎植入前遗传学筛查(PGS)
由于高龄夫妇卵子及精子质量下降,易导致胚胎染色体异常,从而胚胎着床率低、流产率增加。
对高龄或卵巢储备低下的患者进行PGS,目的是选择染色体正常的胚胎进行移植,可改善其妊娠结局。
但是高龄或卵巢储备低下的患者可利用胚胎少且也可能造成不必要的胚胎损伤,所以,建议试管助孕的姐妹遵医嘱,生殖医生会根据您的身体情况和意愿来制定专属方案。
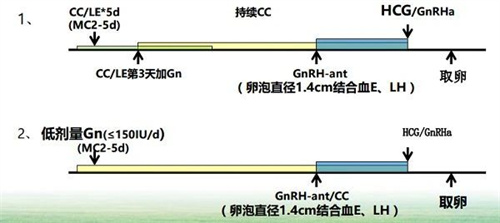
(2)试管促排卵方案
促排卵是通过外源性促性腺激素,促使多个卵泡同步发育,是试管婴儿助孕的关键性步骤,选择合适的试管助孕方案可显著提高妊娠率。
目前,关于卵巢储备下降人群,使用哪种促排卵方案,仍未达成共识,常用的促排卵方案包括微刺激方案、自然周期方案等。不同的方案各有优势,听从生殖医生建议即可。
(3)辅助用药
脱氢表雄酮(DHEA)
脱氢表雄酮是类固醇激素合成底物,可增加颗粒细胞对卵泡刺激素的敏感性,促使卵泡募集,同时促进颗粒细胞分泌AMH,此外,还可降低胚胎非整倍体率,改善卵巢微环境,其作用机制可能与改善线粒体功能有关。

生长激素
生长激素调节类固醇激素合成、配子生成以及促性腺激素的分泌和反应,促排卵周期中联合应用生长激素,可改善卵巢反应性和子宫内膜容受性。
对高龄相关的卵巢储备下降的患者、卵巢反应不良者及反复着床失败者,补充生长激素可明显改善患者临床妊娠结局。
抗氧化剂
抗氧化剂主要包括复合维生素片、辅酶Q10等,其中辅酶Q10是主要的细胞抗氧化剂。
随年龄增加其水平逐渐减低,辅酶Q10缺失及突变可引起线粒体功能紊乱。补充辅酶Q10可促进卵母细胞排卵,降低非整倍体胚胎发生率,从而提高妊娠率。

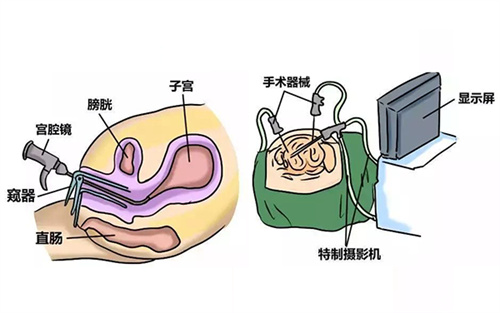
(4)宫腔镜检查
宫腔镜检查是一项微创的技术,通过纤维光源内窥镜进入宫腔,直接观察宫腔及子宫内膜的形态,是不孕症患者的常见检查之一。
宫腔,相当于胚胎种植的土壤,土地肥沃健康,移植的妊娠率才会相应升高。对于卵巢功能低下的患者,每一个胚胎都极其珍贵,所以,建议在胚胎移植前行宫腔镜检查,排除宫腔情况的异常,移植后妊娠率更高。
此外,在日常生活中也要注意:在备孕期间均衡饮食,不用偏食;保证充足的休息睡眠;适当的进行运动;保持良好的情绪,不要给自己太大的压力;适当补充营养。
写在后,小橄榄想说卵巢储备功能下降的姐妹们也不要灰心,抓紧时间通过以上方式辅助助孕,仍是有希望妊娠的,调整好心态,从现在出发,好孕自然来,加油!